სიმსივნის მიკროგარემო და ქრონიკული ციტოკინური ანთების მნიშვნელობა სიმსივნის განვითარებაში
თარიღი: 26 მაისი, 2025
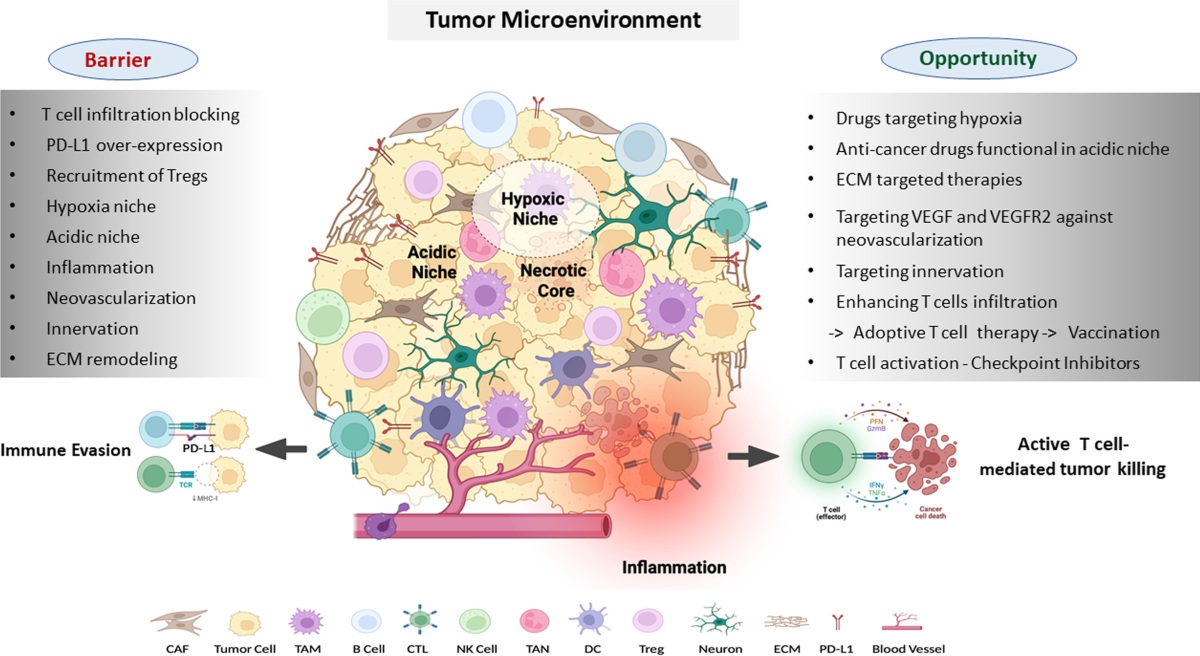
სიმსივნის მიკროგარემო (Tumor Microenvironment – TME) არის რთული და დინამიკური სისტემა, რომელიც სიმსივნის უჯრედებისა და მათთან მჭიდრო ურთიერთქმედებაში მყოფი სხვა უჯრედების, ნივთიერებებისა და ქსოვილების ერთობლიობას მოიცავს. ეს მიკროგარემო მნიშვნელოვან გავლენას ახდენს სიმსივნის ზრდაზე, პროგრესირებაზე, ინვაზიასა და მეტასტაზირებაზე.
სიმსივნის მიკროგარემო რამდენიმე ძირითადი კომპონენტისგან შედგება. პირველ რიგში, თავად სიმსივნური უჯრედები, რომელთა გენეტიკური და ეპიგენეტიკური ცვლილებები იწვევს წარმოქმნას მრავალი ციტოკინის, ქემოკინის და ზრდის ფაქტორების, რომლებიც ხელს უწყობენ ჯანსაღი უჯრედების გარდაქმნას, ქსოვილების დაზიანებასა და მეტასტაზირებას. სიმსივნური უჯრედები ხშირად იმყოფებიან ჰიპოქსიურ, ანუ ჟანგბადის დეფიციტურ გარემოში, რაც ააქტიურებს ჰიპოქსიის ფაქტორებს (მაგ., HIF-1α), რომლებიც, თავის მხრივ, ხელს უწყობენ სიმსივნის ზრდასა და ანგიოგენეზს – ახალი სისხლძარღვების წარმოქმნას.
მიკროგარემოში მნიშვნელოვანი როლი აქვთ სტრომულ უჯრედებს, მათ შორის სიმსივნესთან ასოცირებულ ფიბრობლასტებს (Cancer-Associated Fibroblasts – CAFs), რომლებიც აქტიურად გამოყოფენ ზრდის ფაქტორებს (TGF-β, VEGF, FGF), რაც ხელს უწყობს სიმსივნის ზრდასა და იმუნოსუპრესიას. ასევე, მნიშვნელოვანია ენდოთელური უჯრედები, რომლებიც ახალ სისხლძარღვებს ქმნიან, რის შედეგადაც სიმსივნეს ჟანგბადი და საკვები ნივთიერებები მიეწოდება.
სიმსივნის მიკროგარემოში იმუნური უჯრედების როლიც განსაკუთრებით მნიშვნელოვანია. აქ ძირითადად მოქმედებენ სიმსივნესთან ასოცირებული მაკროფაგები (TAMs), რომლებიც, როგორც წესი, M2 ტიპის, ანუ იმუნოსუპრესიული მაკროფაგები არიან. ისინი ხელს უწყობენ ქსოვილოვან რემოდელირებას, სიმსივნის ზრდას, ანგიოგენეზსა და იმუნური პასუხის დათრგუნვას. ამ პროცესში მნიშვნელოვან როლს ასრულებენ T-ლიმფოციტები (განსაკუთრებით Tregs) და მიელოიდური წარმოშობის სუპრესორული უჯრედები (MDSCs).
ექსტრაცელულარული მატრიქსი (ECM) წარმოადგენს სიმსივნის მიკროგარემოს სტრუქტურულ საფუძველს, რომელიც შედგება კოლაგენის, ფიბრონექტინის, ჰიალურონის მჟავისგან და პროტეოგლიკანებისგან. ECM-ის გადამუშავებას სიმსივნური უჯრედები ახდენენ მატრიქსული მეტალოპროტეინაზების (MMPs) მეშვეობით, რაც ხელს უწყობს სიმსივნის უჯრედების ინვაზიასა და მეტასტაზირებას.
სიმსივნის უჯრედებში მიმდინარე მეტაბოლური ცვლილებები (მაგ., Warburg-ის ეფექტი) ქმნის ჰიპოქსიურ და მჟავე გარემოს, რომელიც ხელს უწყობს ქრონიკული ანთების განვითარებას. ქრონიკული ანთება სიმსივნის მიკროგარემოში სტერილური/ასეპტიკური და მუდმივი პროცესია, რომელიც ხელს უწყობს სიმსივნის პროგრესირებას, ქსოვილების დაზიანებასა და იმუნური სისტემის დასუსტებას.
ხშირად სიმსივნესთან დაკავშირებულ ქრონიკულ ანთებას თან ახლავს ძლიერი სისუსტე, ადინამია, ჰიპოტენზია და სისხლში მკვეთრად მომატებული ანთებითი ციტოკინების დონეები (IL-6, CRP, TNF-α, SAA), რაც შეგვიძლია აღვიქვათ როგორც „სიმსივნესთან ასოცირებული ქრონიკული ციტოკინური სინდრომი“. მართალია, ეს მდგომარეობა მკვეთრი და მწვავე ფორმის „ციტოკინური შტორმისგან“ განსხვავდება, მაგრამ მას აქვს იგივე მექანიზმები და ამიტომ აუცილებლად მოითხოვს მკურნალობას. როდესაც პაციენტს აქვს სიმსივნე, ქრონიკული ანთება, ძლიერი სისუსტე, ადინამია, ჰიპოტენზია და სისხლში მკვეთრად მომატებულია ანთებითი ციტოკინები (SAA, IL-6, CRP, TNF-α), შეიძლება განვიხილოთ, როგორც ერთგვარი „ციტოკინური შტორმის მსგავსი“ მდგომარეობა. თუმცა, მნიშვნელოვანია ხაზგასმით აღვნიშნოთ, რომ კლასიკური „ციტოკინური შტორმი“ (Cytokine Storm) ჩვეულებრივ უფრო მწვავე მდგომარეობას აღწერს, რომელიც მკვეთრად და სწრაფად ვითარდება, მაშინ როცა სიმსივნის დროს განვითარებული ქრონიკული, მაღალი ინტენსივობის ანთება წარმოადგენს მუდმივ, გახანგრძლივებულ, „ქრონიკულ ციტოკინურ სინდრომს“. ამ შემთხვევაში, მეტად მართებული იქნება ტერმინის გამოყენება: „ქრონიკული ციტოკინური სინდრომი“ (Chronic cytokine syndrome) ან „სიმსივნესთან დაკავშირებული ქრონიკული ციტოკინური ანთება“ (Tumor-associated chronic cytokine Storm) რატომ არის მართებული ამ მდგომარეობის ამგვარად აღწერა? სიმსივნის მიკროგარემოში ვითარდება ქრონიკული ანთება, რაც მუდმივად ინარჩუნებს ორგანიზმში მომატებულ ციტოკინურ ფონს, იწვევს ქსოვილების დაზიანებას, სიმსივნის პროგრესირებას, იმუნოსუპრესიას და პაციენტის მდგომარეობის გაუარესებას. შეგვიძლია თუ არა პერიტუმორული ანთების ჩახშობით შევაჩეროთ სიმსივნის პროგრესირება? დიახ, ანთების შემცირება სიმსივნის მიკროგარემოში შეიძლება გახდეს ძალიან ეფექტური თერაპიული სტრატეგია, რადგან ანთება ერთ-ერთი მთავარი ფაქტორია, რომელიც ხელს უწყობს: სიმსივნური უჯრედების პროლიფერაციას, ანგიოგენეზის სტიმულაციას, ქსოვილების დაშლას და სიმსივნის მეტასტაზირებას. იმუნოსუპრესიული გარემოს შექმნას პაციენტის ზოგადი მდგომარეობის გაუარესებას (კახექსია, სისუსტე, ადინამია) ქრონიკული ციტოკინური ანთების/შტორმის მართვის ძირითადი სტრატეგიები:
1. IL-6-ის ინჰიბირება: Tocilizumab (აქტემრა) აქტიურად გამოიყენება სიმსივნეებთან ასოცირებული ქრონიკული ანთების შემცირებისთვის.
2. TNF-α-ის ინჰიბირება: Infliximab, Etanercept, Adalimumab ეფექტურია სიმსივნის პერიტუმორული ანთების შესამცირებლად.
3. IL-1β-ის ინჰიბირება: Anakinra, Canakinumab ხელს უშლის ქსოვილების დაზიანებას, ანთების შემცირებას.
4. COX-2-ის ინჰიბირება: Celecoxib ამცირებს პროსტაგლანდინ E₂-ის დონეებს და აქვეითებს ქრონიკულ ანთებას.
5. NF-κB და STAT3 სიგნალური გზების ინჰიბირება: კურკუმინი, რეზვერატროლი, EGCG (მწვანე ჩაის კომპონენტი) ეფექტურად თრგუნავს ქრონიკული ანთების სასიგნალო კასკადებს და აქვეითებს სიმსივნის პროგრესირებას.
პრაქტიკული მიდგომა: სიმსივნის მართვის თანამედროვე, პერსონალიზებული მიდგომა მოიცავს არა მხოლოდ უშუალოდ სიმსივნური უჯრედების განადგურებას, არამედ ასევე ანთების, იმუნოსუპრესიისა და მიკროგარემოს რეგულაციას. მსგავსი სიტუაციების დროს მიზანშეწონილია პაციენტის მკურნალობის სტრატეგიაში დაემატოს: ანთების საწინააღმდეგო თერაპია (ანტიციტოკინური პრეპარატები) იმუნური სისტემის აქტივაციის ხელშეწყობა (იმუნოთერაპიული მიდგომები) მეტაბოლური და ენერგეტიკული მხარდაჭერა (მულტიმოდალური მკურნალობის ნაწილი) ასეთი მდგომარეობის დროს, ანთების საწინააღმდეგო, იმუნომოდულაციური და მიკროგარემოს რეგულაციისკენ მიმართული თერაპიული მიდგომები ახდენს სიმსივნის პროგრესირების შენელებას, პაციენტის ცხოვრების ხარისხის გაუმჯობესებასა და საერთო მდგომარეობის სტაბილიზაციას.
სიმსივნესთან დაკავშირებული ქრონიკული ციტოკინური ანთების მართვა არა მხოლოდ პაციენტის ცხოვრების ხარისხის გაუმჯობესებისთვისაა აუცილებელი, არამედ მნიშვნელოვნად ამცირებს სიმსივნის პროგრესირების, ინვაზიისა და მეტასტაზირების სიჩქარეს. ამისათვის გამოიყენება სპეციალური მედიკამენტები, როგორიცაა IL-6-ის, TNF-α-ს, IL-1β-ს ინჰიბიტორები და COX-2-ის ინჰიბიტორები. ასევე, სასარგებლოა NF-κB და STAT3 სასიგნალო გზების ინჰიბიტორების გამოყენება (კურკუმინი, რეზვერატროლი etc).